Услуги
Электрокардиогра́фия (ЭКГ)
Электрокардиогра́фия — методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии.
Прямым результатом электрокардиографии является получение электрокардиограммы (ЭКГ).
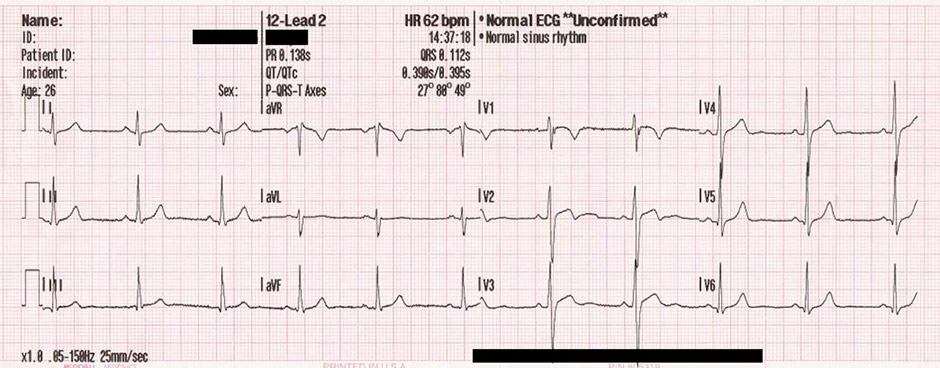
То есть – графического представления разности электрических потенциалов, возникающих в результате работы сердца и проецируемых на поверхность тела. На ЭКГ отражается усреднение всех векторов потенциалов действия, возникающих в определённый момент работы сердца.
ЭКГ – наиболее простой и, вместе с тем, крайне информативный метод обследования. ЭКГ представляет собой запись на пленке (или мониторе) электрической активности сердца. Пациенту необходимо лечь на спину, на его руки, ноги и грудь накладываются электроды, предварительно обработав соответствующие участки тела гелем.
ЭКГ позволяет диагностировать различные виды патологии сердца. По ЭКГ возможно:
• определение водителя ритма сердца (синусовый, узловой и пр.);
• определения частоты сердечных сокращений (ЧСС);
• выявление нарушений внутрисердечной проводимости – синоатриальные (СА)-блокады, атриовентрикулярные (АВ)-блокады, блокады ножек пучка Гиса;
• выявление нарушений ритма – внеочередных сердечных сокращений (экстрасистол), фибрилляции предсердий (или мерцательной аритмии), трепетания предсердий, узловой тахикардии (АВУРТ), синдрома WPW и пр.;
• диагностировать ишемическую болезнь сердца (ИБС), острое или хроническое повреждение миокарда; получить информацию о внесердечной патологии (тромбоэмболия легочной артерии и пр.).
Холтеровское мониторирование ЭКГ
Цели проведения холтеровского мониторирования
1. Изучение симптомов, предполагаемой причиной которых являются аритмии: их характер, частота, длительность, необходимость регистрации начала и окончания приступа, тяжесть клинических проявлений.
2. Изучение факторов риска (например, желудочковые аритмии).
3. Контроль качества лечения (например, контроль медикаментозного лечения и эффективности имплантируемых устройств).
Как проводится холтеровское мониторирование
Для проведения исследования на грудную клетку пациента наклеиваются одноразовые клейкие электроды. Во время исследования пациент ведет свой обычный образ жизни (работает, совершает прогулки и т.п.), отмечая в специальном дневнике время и обстоятельства возникновения неприятных симптомов со стороны сердца, прием лекарств и смену видов физической активности.
В последующий день производиться анализ полученной записи обычно на компьютере с соответствующим персональным обеспечением. Современные носимые регистраторы могут сами осуществлять первичную классификацию записанной ЭКГ, которая далее просматривается, корректируется врачом и устанавливается заключение. Выявленные особенности или патология должны быть проиллюстрированы распечатками ЭКГ за соответствующий период мониторирования.
Показания к холтеровскому мониторированию
Первая и основная задача длительной регистрации ЭКГ – диагностика аритмий. Показано пациентам с жалобами на сердцебиение и перебои в работе сердца – для выявления нарушений ритма и проводимости сердца, с неясными обмороками, а также частично для регистрации «немой» (безболевой) ишемии миокарда, для оценки некоторых параметров работы электрокардиостимулятора. Для сопоставления их с клиническими симптомами и анализа последних больной должен обязательно вести дневник и отражать время занятий теми или иными видами деятельности и соответствующие симптомы. Кроме того, пациенту объясняют необходимость воспроизведения соответствующих симптомов в течение периода мониторирования. Если симптомы воспроизводимы или возникают изо дня в день – холтеровское мониторирование является эффективным методом сопоставления соответствующих жалоб и имеющихся аритмий и оправданно с материальной точки зрения.
Для выявления ишемии миокарда метод холтеровского мониторирования показано использовать при вариантной вазоспатической стенокардии,но не как альтернативу традиционных проб с дозированной физической нагрузкой.
Следует также помнить, что холтеровское мониторирование, даже многосуточное, не обладает высокой отрицательной предсказующей ценностью, т.е. если некий подозреваемый феномен не выявлен при холтеровском мониторировании – это не доказывает отсутствие данного феномена у пациента.
Регистрация ЭКГ в течение 24–48 часов позволяет диагностировать самые различные аритмии – брадиаритмии, суправентрикулярные тахиаритмии, фибрилляцию предсердий, трепетание предсердий, желудочковые аритмии, различные виды синдрома слабости синусного узла. Не менее важным является регистрация нормального синусового ритма в периоды, когда больной испытывает соответствующие симптомы со стороны сердечно-сосудистой системы – в этих случаях можно исключить их аритмогенный генез. Кроме того, если симптомы носят злокачественный жизнеугрожающий характер, мониторирование ЭКГ производится в условиях стационара, для чего используют системы телеметрии.
ЭКГ пробы с дозированной физической нагрузкой: тредмил тест, вэлоэргометрия
Проба с дозированной физической нагрузкой является одной из наиболее широко используемых электрокардиографических методик. Процедура относительно безопасна (особенно, если выполняется не после перенесенного инфаркта миокарда и не у пациентов, страдающих злокачественными желудочковыми тахикардиями) – частота осложнений (инфаркта миокарда, смертельных) составляет от 1:2500 до 10:10000 и зависит от особенностей изучаемой популяции.
Показания к выполнению данных исследований: диагностика стенозирующего поражения коронарных артерий у взрослых больных с возможной ишемической болезнью сердца (ИБС) по клиническим данным.
Основные абсолютные противопоказания к проведению пробы:
• острый инфаркт миокарда (в течение двух дней);
• нестабильная стенокардия;
• наличие неконтролируемых нарушений ритма, вызывающих гемодинамические нарушения; симптоматичный тяжелый аортальный стеноз;
• плохо контролируемая симптоматичная сердечная недостаточность;
• острая эмболия легочной артерии/инфаркт легких;
• острые миокардиты или перикардиты; острое расслоение аорты.
Относительные противопоказания (которыми можно пренебречь, если значимость результатов нагрузочных проб превосходит степень риска):
• поражение ствола левой коронарной артерии;
• умеренно выраженные стенозы клапанов сердца;
• электролитные нарушения;
• тяжелая артериальная гипертензия (систолическое АД выше 200 мм рт. ст., диастолическое – выше 110 мм рт. ст.);
• выраженные тахиаритмии или брадиаритмии;
• гипертрофическая кардиомиопатия(ГКМП) или другие формы обструкции выходного тракта;
• психоэмоциональная или физическая неполноценность, обусловливающая невозможность адекватного выполнения соответствующей нагрузки;
• АВ-блокады высокой степени.
Вэлоэргометрия – электрокардиографический метод диагностики, выполняемый на велоэргометре с применением возрастающей ступенчатой физической нагрузки.
Все велоэргометры тарированы таким образом, что задаваемая мощность обеспечивается при режиме педалирования 60 оборотов в минуту – за этим должен следить больной, поскольку отклонение стрелки свидетельствует об изменении фактически выполняемой мощности работы.
При проведении велоэргометрии выполняемую в единицу времени работу называют мощностью, единицами измерения которой являются 1кгм/мин и 1 Вт (1 Вт соответствует 6 кгм/мин, а 1 кгм/мин – 0,167 Вт). Чаще используют ступенчатую непрерывно возрастающую нагрузку с шагом 25-50 Вт и длительностью ступени 3 мин до достижения конечной точки исследования.
Велоэргометры более дешевы, занимают меньше места, дают меньшее количество артефактов при регистрации ЭКГ, а потому допускают комбинированное использование других методик (например, в отделении неинвазивной аритмологии и хирургического лечения комбинированной патологии мы используем этот вид нагрузки в комбинации с поверхностным многоканальным картированием). Однако, на этом преимущества велоэргометрии и заканчиваются, поскольку ее использовании ассоциируется с более низкими значениями максимального потребления кислорода и анаэробным порогом, по сравнению с тредмил тестом; максимально достигаемая ЧСС и уровень метаболических показателях в обоих случаях близки.
Тредмил тест – это нагрузочный тест, имитирующий ходьбу в гору под контролем ЭКГ.
При выполнении тредмил теста выполненную нагрузку оценивают в метаболических единицах или метаболических эквивалентах (MET), соответствующих единице потребления кислорода в состоянии покоя. 1 MET эквивалентен 3,5 мл O2/кг/мин.
Тредмил доступно несколько различных протоколов, так что можно подобрать соответствующий состоянию больного. Скорость ходьбы на дорожке регулируется в широких пределах, нагрузку можно увеличивать, создавая градуируемый уклон, что имитирует ходьбу в гору. Мониторирование ЭКГ, контроль за состоянием больного осуществляют непрерывно в течение всей нагрузки: 1 раз в минуту производят распечатку ЭКГ; АД измеряют на последней минуте каждой ступени. Необходимо быть готовым к тому, что в ряде случаев патологические изменения возникают только в восстановительном периоде. Больным, особенно тем из них, которые выполнили значительную нагрузку, желательно иметь «охлаждающий» период, что в ряде случаев позволяет избежать развития постнагрузочной гипотензии. В то же время последний может отсрочить или затруднить диагностику депрессии сегмента ST. Мониторирование необходимо продолжать не менее 6 мин после нагрузки или до нормализации гемодинамических параметров (ЧСС, АД).
Клинико-электрокардиографическими критериями прекращения нагрузки являются:
1) возникновение приступа стенокардии;
2) выраженная общая слабость;
3) значительные нарушения ритма и проводимости сердца;
4) характерные изменения сегмента ST на ЭКГ (смещение более чем на 1 мм от изоэлектрической линии);
5) достижение во время нагрузки числа сердечных сокращений, составляющих 85% от максимальной величины.
Интерпретация полученных результатов стресс проб
Пробы могут быть отрицательными, положительными, сомнительными и неинформативными (незавершенными).
При отрицательной пробе испытуемый достигает заданной ЧСС, но, несмотря на естественное утомление, у него не возникают клинико-инструментальные признаки ишемии миокарда.
При положительной пробе появляются объективные признаки ишемии миокарда независимо от одновременного развития или отсутствия приступа стенокардии.
Важно заметить, что пробы, не доведенные до намеченной ЧСС, даже при отсутствии каких-либо клинико-инструментальных признаков ишемии миокарда, следует считать незавершенными или неинформативными.
Проба считается сомнительной, если соответствующие клинико-электрокардиографические изменения имеются, но не носят достоверный характер.
Как сделать ЭКГ, холтеровскую ЭКГ, тредмил тест, велоэргометрию
Позвонить нам, или написать, или прийти на приём в в Медицинскую многопрофильную клинику «ООО «ПРАКТИЧЕСКАЯ РЕВМАТОЛОГИЯ» в Саратове, Осмотр врача-кардиолога и обследования проводятся по предварительной записи по адресу: Железнодорожная 50/15
Эхокардиография
Эхокардиогра́фия (греч. ἠχώ — отголосок, эхо + καρδία — сердце + γράφω — писать, изображать) — метод УЗИ, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата. Основан на улавливании отражённых от структур сердца ультразвуковых сигналов.
Эхокардиография (ЭхоКГ) – метод ультразвуковой диагностики, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата. ЭхоКГ – наиболее используемый визуализирующий метод диагностики сердечно-сосудистых заболеваний (ССЗ).
2D- и 3D-ЭхоКГ позволяет в режиме реального времени детально исследовать морфологию сердца с очень высоким пространственным (‹1 мм) и временным (>100 кадров/с) разрешением. Кроме того, допплерография и методика отслеживания дифракционных пятен (“speckle tracking”) предоставляют возможность определения скорости кровотока и движения миокарда в любой точке сердца, позволяя оценивать кровоток при клапанных (стенозе или регургитации) и врожденных пороках, а также движение и деформацию миокарда, что способствует выявлению функциональных нарушений, например при ишемии или кардиомиопатиях.
ЭхоКГ неинвазивна и не связана с воздействием ионизирующего излучения; эхокардиографическое оборудование портативно и дает возможность выполнения исследования у постели больного. По особым показаниям выполняют “полуинвазивное” (чреспищеводное) или инвазивное (внутрисосудистое) УЗИ. Последние достижения в ЭхоКГ – ее использование при нагрузочных пробах, особенно для выявления ишемии миокарда, и при контрастировании правых и левых камер сердца. Благодаря повсеместной доступности, отсутствию вредного воздействия, относительно низкой стоимости в сочетании с высокой диагностической ценностью ЭхоКГ стоит первой в ряду визуализирующих методик в кардиологии и показана практически при любом ССЗ.
ЭхоКГ (эхокардиография) трансторакальная
Допплерэхокардиография
3D-ЭхоКГ (трехмерная эхокардиография) трансторакальная
ЧПЭхоКГ (чреспищеводная эхокардиография)
3D-ЧПЭхоКГ (трехмерная чреспищеводная эхокардиография)
ЧПЭхоКГ с функцией MVQ (mitral valve quatfification)
ЭхоКГ (эхокардиография) трансторакальная
В повседневной практике ЭхоКГ выполняют трансторакально. Исследователь сидит справа или слева от пациента, одной рукой держит датчик, другой – управляет настройками прибора, сосредоточиваясь при этом на изображении на экране монитора. Место локации и положение датчика определяют получаемое изображение. Качество получаемых ЭхоКГ-изображений зависит как от квалификации исследователя, так и от особенностей пациента. Трудно проводить исследование у больных с эмфиземой легких (например, страдающих ХОБЛ или находящихся на искусственной вентиляции легких), деформацией грудной клетки или выраженным ожирением, хотя практически у любого пациента можно найти, по крайней мере, один доступ с приемлемой визуализацией.
Продолжительность исследования зависит от трудности получения изображений и имеющейся патологии. Последние Европейские рекомендации отводят в среднем 30 мин на одно исследование, включая написание заключения. Каждое ЭхоКГ сохраняется на цифровом носителе (предпочтительно) или видеопленке, на которых должны быть представлены все полученные сечения.
Допплерэхокардиография
Помимо отображения морфологии структур сердца, ЭхоКГ дает информацию об их движении и производных параметрах. Допплеровское исследование скорости кровотока дает чрезвычайно важную информацию о клапанных и врожденных пороках, наполнении ЛЖ. В основе допплеровских измерений лежит расчет скорости движения объекта по изменению частоты отраженного сигнала. Обычно допплеровский сдвиг частот находится в пределах воспринимаемого человеческим ухом диапазона и может быть воспроизведен эхокардиографом в виде звука.
Допплеровские режимы:
1. Импульсный допплеровский режим позволяет оценить кровоток в определенной области посредством размещения в ней контрольного объема.
2. Постоянноволновой допплеровский режим дает возможность определить любую величину скорости кровотока, однако он не позволяет точно установить место на протяжении ультразвукового пучка, в котором измеряется максимальная скорость. Таким образом, постоянноволновой и импульсный допплеровские режимы дополняют друг друга: первый дает возможность обнаружения очень высоких скоростей без уточнения их локализации; с помощью последнего, напротив, возможно установление локализации скоростей, но нельзя оценивать высокоскоростные потоки.
3. Цветное допплеровское картирование – режим, при котором скорости кровотока кодируются различными цветами, а цветовая карта накладывается на 2D- или 3D-изображение. Обычно красным цветом кодируют скорости кровотока, направленного к датчику, синим – от датчика. Определение скоростей, которые затем кодируются определенным цветом, происходит путем множественных измерений в режиме, напоминающем импульсную допплерографию, с использованием метода упрощенного анализа, называемого автокорреляцией.
Допплеровский анализ высокоамплитудных низкоскоростных ультразвуковых импульсов от тканей сердца носит название тканевой допплерографии. Ее применяют главным образом для оценки функций миокарда. Измерение продольных (от верхушки к основанию) скоростей базальных сегментов ЛЖ дает информацию о его общей систолической и диастолической функции. Кроме того, по пространственному градиенту скоростей можно рассчитать скорость региональной деформации (“strain rate”), измеряемую в с-1, или герцах, а интегрирование скорости деформации по времени позволяет вычислять собственно деформацию (“strain”), измеряемую в процентах. Деформация представляет собой укорочение и удлинение миокарда в продольном направлении в верхушечных сечениях, а также утолщение или истончение по короткой оси в парастернальных сечениях. Преимущество оценки деформации – ее истинно локальный характер, в то время как на скорость движения миокарда всегда оказывает влияние движение соседних сегментов (“tethering” или “привязывание”) и всего сердца в целом. Недавно появилась возможность оценки деформации с помощью методики отслеживания дифракционных пятен, которая не является допплеровской и, следовательно, не зависит от угла сканирования. Этот метод позволяет измерять региональные тканевые скорости, деформацию и скорость деформации в любых направлениях. Тканевые скорости, деформация и скорость деформации могут быть представлены на экране в 2D-цветном режиме и в графическом виде (изменение скорости во времени).
Трехмерная эхокардиография (3D-ЭхоКГ) трансторакальная
В настоящее время существует три варианта получения трехмерного изображения сердца: «живая» трехмерная ЭхоКГ (Live 3D) – в объеме усеченного конуса с углом сектора 30º, трехмерная ЭхоКГ в полном объеме (Full-volume) – с более широким углом лоцирования (пирамида 80º) и трехмерное цветное картирование (3D Color).
При обычном эхокардиографическом исследовании со стандартным обеспечением не представляется возможным получить множество параллельных срезов желудочка по короткой оси, и свое реальное воплощение эта идея получила только с появлением метода трехмерного моделирования ультразвукового изображения. Главное преимущество метода трехмерной реконструкции – возможность отказа от геометрических допущений и измерение объемов желудочка с учетом его конкретной формы.
Трехмерное изображение позволяет не только измерить объемы и фракцию выброса желудочка с измененной геометрией, но также определить локализацию и измерить объем аневризмы левого желудочка, что имеет несомненное значение в кардиохирургии.
Трехмерная эхокардиография в масштабе реального времени и контрастные вещества нового поколения также дают возможность оценки миокардиальной перфузии. Ультразвуковая визуализация дефектов накопления контрастного вещества в миокарде позволяет установить локализацию и распространенность зон ишемии или рубцовых изменений, а также установить взаимосвязь этих зон с поражением соответствующих коронарных артерий.
Практически значимое применение трехмерная эхокардиография находит в получении дополнительной информации о таких врожденных пороках, как: дефекты межпредсердной перегородки (ДМПП), дефекты межжелудочковой перегородки (ДМЖП), аномалии атриовентрикулярных и полулунных клапанов, аномалии выносящего тракта желудочков.
Чреспищеводная эхокардиография
Чреспищеводная эхокардиография применяется в клинической практике достаточно широко, она используется во всех случаях, когда разрешающая способность трансторакальной зхокардиографии не позволяет поставить точный диагноз, детально изучить анатомию различных внутрисердечных структур и оценить внутрисердечную гемодинамику.
Основные показания к проведению ЧПЭхоКГ:
• диагностика внутрисердечных тромбозов (источника эмболий);
• инфекционный эндокардит (чувствительность ЧПЭхоКГ в диагностике вегетаций приближается к 100% по мнению большинства исследователей);
• диссекция (расслоение) аорты, аневризма аорты;
• диагностика митральной регургитации и оценка клапанных протезов. См. подробнее ЧПЭхоКГ с функцией MVQ (mitral valve quatfification).
Противопоказаниями
являются заболевания пищевода: злокачественные новообразования, дивертикул пищевода, фистулы, стриктуры, варикозное расширение вен пищевода, воспалительные заболевания пищевода, кровотечение из верхней части желудочно-кишечного тракта.
Осложнения.
За четыре десятка лет существования ЧПЭхоКГ признана безопасным методом диагностики. Серьезные осложнения, связанные непосредственно с исследованием, встречаются менее чем в 3% случаев, летальные исходы фиксируются по данным разных авторов в 0,01 – 0,03%. Среди возможных осложнений в литературе в виде единичных случаев перечисляются травмы глотки или трахеи, кровотечение из вен пищевода, перфорация пищевода, транзиторная бактериемия, нестабильность гемодинамики, нарушения ритма.
Как подготовиться к ЧПЭхоКГ.
Обязательным условием для проведения ЧПЭхоКГ является 4–6-часовое голодание перед исследованием. Съемные зубные протезы (в случае их наличия) должны быть удалены.
Методика выполнения ЧПЭхоКГ.
Для уменьшения рвотного рефлекса производят поверхностную анестезию глотки. Во время исследования пациент находится в положении на левом боку лицом к врачу, проводящему исследование. Правое колено пациента согнуто и располагается кпереди от левой ноги, голова слегка наклонена вперед. Для защиты датчика от перекуса используют загубник. Датчика перед введением обрабатывают ультразвуковым гелем. Введение датчика в пищевод проводится врачом. Общее время нахождения датчика в пищеводе обычно не превышает 7-12 минут.
Трехмерная чреспищеводная эхокардиография (3D-ЧПЭхоКГ)
Современные трехмерные ультразвуковые технологии в масштабе реального времени значительно расширяют диагностические возможности метода. Методика «Live 3 D» дает непосредственное «живое» изображение в пирамидальном объеме и позволяет визуализировать клапан во множестве ракурсов, т.е. «посмотреть на анатомическую структуру с разных сторон». Таким образом, оптимизируется топическая и морфологическая диагностика сердечных структур. Программа позволяет также выполнять различные планиметрические измерения. Программа реконструкции клапана в полном объеме позволяет получить пирамидальное изображение с более широким углом (80ْ), что, в свою очередь, увеличивает количество проекций визуализации и информативность исследования. Эти программы также работают в режиме «on-line» Вышеперечисленные методики представляют большой интерес, в первую очередь, в кардиохирургической практике при реконструктивных вмешательствах на клапанах.
На трехмерном изображении нормального митрального клапана видны две створки: большая по площади передняя и задняя, переднелатеральная и заднемедиальная комиссуры. Динамическая трехмерная ЭхоКГ, показывающая клапан в движении, дает возможность судить о подвижности створок. В диастолу, при полном раскрытии створок, можно измерить площадь митрального отверстия, а в систолу – судить о коаптации створок. Преимущество 3D ЭхоКГ, по сравнению с традиционной двухмерной эхокардиографией, заключается в том, что мы имеем изображение створок и фиброзного кольца клапана по всему периметру. Это позволяет, в свою очередь, не только визуально более полно оценивать клапан, но также выполнить измерения переднезаднего и поперечного (комиссурального) диаметров ФК и определить их соотношение. Трехмерная реконструкция дает возможность также оценивать физиологическую подвижность фиброзного кольца клапана, проводя эти измерения в разные фазы сердечного цикла. Стандартные измерения (диаметр ФК, площадь митрального отверстия) осуществляются планиметрически с поправкой на глубину сканирования.
С помощью трехмерной эхокардиографии можно качественно и количественно оценивать степень митрального стеноза. 3D-ЭхоКГ позволяет визуализировать характерные для стеноза анатомические изменения: ограничение подвижности створок, фиброзные изменения створок и подклапанных структур (уплотнение, утолщение и деформация), уменьшение площади отверстия клапана. Трехмерная реконструкция дает возможность проводить достаточно точное планиметрическое измерение площади митрального отверстия и у больных с выраженным подклапанным стенозом.
Методом выбора в диагностике митральной регургитации является допплеркардиография. Трехмерная реконструкция патологических потоков появилась сравнительно недавно, этот метод активно развивается и совершенствуется. Трехмерный цветной допплер позволяет характеризовать кровоток как качественно, так и количественно:
• оценить пространственную ориентацию потока;
• конфигурацию потока;
• провести измерение площади потока;
• оценить пространственную ориентацию потока;
• измерение фракции потока регургитации.
ЧПЭхоКГ с функцией MVQ (mitral valve quatfification)
В настоящее время возможности трехмерной эхокардиографии значительно расширились благодаря новым техническим возможностям. Так, с 2007 года в 3D эхокардиографии получил широкое развитие метод Mitral Valve Quantification (MVQ), который позволяет проводить количественный анализ геометрии митрального клапана (МК).
Mitral Valve Quantification – это метод трехмерной реконструкции митрального клапана, который дает представление о форме фиброзного кольца митрального клапана, позволяет измерить диаметры ФК как от переднебоковой стенки до заднемедиальной, так и от задней стенки до передней. С помощью этого метода можно также оценить следующие параметры анатомии аппарата митрального клапана:
I. Параметры геометрии фиброзного кольца (ФК) МК:
1. Высота фиброзного кольца МК;
2. Периметр фиброзного кольца МК;
3. Площадь фиброзного кольца в плоскости проекции.
II. Параметры геометрии створок ФК:
1. Длина передней створки митрального клапана;
2. Длина задней створки митрального клапана;
3. Площадь передней створки митрального клапана;
4. Площадь задней створки митрального клапана;
5. Угол передней створки митрального клапана;
6. Угол задней створки митрального клапана;
7. Непланарный угол створок;
8. Максимальная высота тента створок;
9. Объем тента створок;
10. Длина соединения в плоскости проекции.
III. Хордальный аппарат МК:
1. Длина переднелатеральной хорды;
2. Длина заднемедиальной хорды.
IV. Отверстие аорты по отношению к митральному плоскому углу.
V. При пролапсе МК можно оценить максимальную высоту пролапса и его объем.
Данная информация необходима для решения дальнейшей хирургической тактики, при этом модель митрального клапана, построенная с помощью MVQ, позволяет кардиохирургу выбрать оптимальное для конкретного пациента оперативное вмешательство на клапане, что в свою очередь положительно скажется на качестве жизни пациента в послеоперационном периоде.
Дуплексное исследование
Содержание статьи
- Что такое дуплексное (триплексное) исследование? ↓
- Опасны ли ультразвуковые волны? ↓
- Где может использоваться дуплекс? ↓
- Какую методику выбрать — дуплексное или триплексное исследованиее? ↓
- Какие сосуды обследовать — артерии или вены? ↓
- Как следует готовиться перед дуплексным исследованиеем? ↓
- Что происходит во время исследования? ↓
- Как вести себя после дуплексного исследованиея? ↓
- Бывают ли осложнения при выполнении дуплекса? ↓
- Насколько точной является ультразвуковая диагностика сосудов? ↓
- Является ли дуплексное исследованиее окончательным методом исследования при планировании лечения сосудистых заболеваний? ↓
Что такое дуплексное (триплексное) исследование?
Дуплексное или триплексное исследование — синонимы, дуплекс сосудов и триплекс сосудов, ультразвуковое дуплексное ангиосканирование или просто УЗДАС. Это неинвазивный ультразвуковой метод исследования, позволяющий получить двухмерное изображение сосудов с возможностью оценки состояния сосудистой стенки, характера и скорости кровотока по ним. Проще говоря, дуплексное исследование позволяет диагносту увидеть исследуемые сосуды, оценить места их сужений, закупорок или, напротив, расширенные участки, а также определить наличие в них тромбов, атеросклеротических бляшек, нарушений кровотока.
При традиционной методике дуплексного (триплексного) сканирования используются звуковые волны высокого диапазона частот, не воспринимаемые человеческим слухом. Компьютер получает информацию от ультразвукового датчика и преобразует её в двухмерное динамическое изображение на экране монитора.
Дуплекс (триплекс) имеет большие преимущества перед своим устаревшим предшественником — допплером или допплерографией сосудов, популярной в прошлом методикой, позволяющей оценить только направление и скорость кровотока, но не оценивающей структурные изменения стенки и просвета сосудов.
Опасны ли ультразвуковые волны?
Вредного влияния ультразвука на организм взрослого человека не выявлено. Таким образом, дуплексное или триплексное исследование являются одними из самых безопасных видов исследований и могут повторяться несколько раз в течение короткого промежутка времени.
Где может использоваться дуплекс?
Врач может рекомендовать проведение дуплекса сосудов при следующих заболеваниях и состояниях:
- Атеросклероз, эндартериит и диабетическая ангиопатия сосудов нижних конечностей
- Атеросклероз висцеральных ветвей брюшной аорты (сосудов, кровоснабжающих желудочно-кишечный тракт, печень, селезёнку и почки)
- Аневризма брюшного отдела аорты и других сосудов
- Варикозная болезнь нижних конечностей
- Васкулит (воспалительное заболевание сосудов)
- Заболевания сосудов головного мозга и шеи
- Контроль выполненного оперативного вмешательства на сосудах
- Посттромбофлебитическая болезнь
- Синдром внешнего сдавления (компрессии) сосуда
- Скриннинговое обследование (исследование с целью выявления бессимптомных форм болезни)
- Тромбофлебит и флеботромбоз вен конечностей
- Тромбоз сосудов кишечника
- Травма сосуда и её последствия
Какую методику выбрать — дуплексное или триплексное исследование?
Большой разницы в информативности между дуплексным и триплексным сканированием нет. Единственное преимущество триплексного сканирования (триплекса) — это возможность оценки состояния сосуда в трех различных ультразвуковых режимах одновременно, в то время как дуплексное исследование позволяет это делать, используя только два режима. Таким образом, качество выполненного исследования в первую очередь определяется качеством ультразвуковой аппаратуры и опытом врача-диагноста, а не выбранной методикой.
Какие сосуды обследовать — артерии или вены?
Чтобы определить какие именно сосуды обследовать, необходимо предварительно проконсультироваться у специалиста — сосудистого хирурга (ангиохирурга). Только специалист может определить оптимальный вид и объем диагностических процедур. Первичный осмотр врача может также сэкономить ваши время и деньги — если данных за заболевание сосудов не будет найдено, то, соответственно, и выполнение дуплексного сканирования может не понадобиться.
Как следует готовиться перед дуплексным сканированием?
Чаще всего специалистами назначается одно из следующих исследований — дуплексное исследование артерий или вен нижних конечностей, а также дуплексное исследование брахиоцефальных артерий (артерий головы и шеи). Перед данными видами исследования никакой специальной подготовки от пациента не требуется.
Однако, в случае выполнения дуплексного обследования сосудов брюшной полости и малого таза (например, дуплекс висцеральных ветвей брюшной аорты), особенно у полных людей, назначается 3-х дневная подготовка в виде диеты (исключается мясо, молоко, чёрный хлеб, капуста и другие растительные продукты богатые клетчаткой) и приёма препаратов, препятствующих газообразованию в кишечнике (капсулы Эспумизан и др.).
Что происходит во время исследования?
Процедура дуплекса (триплекса) сосудов абсолютно безболезненна и не требует использования местной или общей анестезии. В зависимости от исследуемой области тела, диагностика может проводиться в состоянии лёжа, сидя или стоя. После нанесения на кожу специального геля врач устанавливает датчик в проекции исследуемых сосудов. Гель улучшает проведение ультразвуковых сигналов между датчиком и телом пациента. Во время процедуры исследователь может попросить пациента помочь ему путём изменения положения тела, кратковременной задержки дыхания и другими простыми действиями. Дуплексное исследование в среднем длится около 30-40 минут и, как правило, не вызывает никакого дискомфорта у пациента.
Как вести себя после дуплексного сканирования?
После выполненного исследования пациент может сразу вернуться к своему привычному образу жизни без каких-либо ограничений.
Бывают ли осложнения при выполнении дуплекса?
Осложнения при всех ультразвуковых исследованиях наблюдаются чрезвычайно редко.
Насколько точной является ультразвуковая диагностика сосудов?
Ультразвуковое дуплексное исследование является высокоточным методом диагностики заболеваний сосудов. Как уже указывалось выше, результаты исследования во многом определяются качеством ультразвуковой аппаратуры и квалификацией исследователя, поэтому могут отличаться при выполнении у разных специалистов или на разных ультразвуковых аппаратах.
Является ли дуплексное исследование окончательным методом исследования при планировании лечения сосудистых заболеваний?
В ряде случаев дуплексное исследование является определяющим в определении лечебной тактики. Однако, в некоторых случаях, при планировании оперативного лечения пациенту может понадобиться выполнение дополнительных исследований, таких как рентгеноконтрастная ангиография , компьютерная или магнитно-резонансная ангиография сосудов.
Ультразвуковое исследование (УЗИ) в Медицинской многопрофильной клинике «ООО «ПРАКТИЧЕСКАЯ РЕВМАТОЛОГИЯ» в Саратове
Ультразвуковое исследование – современный, доступный и эффективный метод обследования организма. УЗИ в Медицинской многопрофильной клинике «ООО «ПРАКТИЧЕСКАЯ РЕВМАТОЛОГИЯ» в Саратове проводится на новейшем оборудовании высококвалифицированными врачами функциональной диагностики. Наши специалисты помогут диагностировать заболевание, исключат или подтвердят наличие патологии в любом органе, проверят проходимость сосудов и скорость кровотока в организме.
Показания для проведения УЗИ-диагностики
Ультразвуковое обследование может пройти каждый человек в любом возрасте, но есть особые физиологические состояния, а также показания для дополнительной диагностики заболеваний, при которых врачи назначают УЗИ:
1. Травмы репродуктивных органов мужчин.
2. Системные патологии (склеродермия, ревматизм и др.).
3. Изменение размеров щитовидной железы, наличие на шее разных образований.
4. Нарушения в работе внутренних органов – печени, желчного пузыря, поджелудочной железы и селезенки. Обследование назначается при соответствующей клинической картине.
5. Заболевания сердца (кардиосклероз, стенокардия, инфаркт, кардиомиопатии, пороки сердца) и нарушения в работе сосудистой системы. Показанием к проведению обследования являются изменения на электрокардиограмме.
6. Заболевания органов дыхания (бронхит, бронхиальная астма, бронхоэктатическая болезнь и др.).
Обследование позволяет выявить различные патологии в легких, плевре и плевральной полости, оценить наличие и степень легочной гипертензии.
7. Динамический контроль за выявленными нефрологическими патологиями (мочекаменная болезнь, воспалительные поражения почек и др.). Ультразвуковую диагностику почек необходимо провести, если у вас постоянно повышено давление (для исключения "ренальной гипертензии ").
8. Беременность.
УЗД помогает выявить особенности развития плода, оценить состояние плаценты, околоплодных вод и др. Обследование помогает диагностировать возможные врожденные или наследственные патологии плода. Первое исследование проводят, как правило, в 10-14 недель, второе – в 20-24 недели и последнее, третье – на сроке 32-34 недели.
9. Диагностика молочных желез и органов малого таза.
Профилактическое обследование груди нужно проводить раз в год всем женщинам старше 35 лет. Если вы заметили какое-либо уплотнение в груди, обязательно сделайте УЗИ-диагностику молочных желез. Обследование также проводится при выявлении кист и доброкачественных опухолей репродуктивных органов. Ультразвуковое исследование репродуктивных органов позволяет выявить новообразования матки и яичников, воспаления, провести раннюю диагностику беременности и др.
Симптомы
Симптомы, при которых показано проведение УЗИ:
- одышка;
- частые обмороки;
- уплотнения в груди;
- неустойчивая ходьба;
- резкое изменение веса;
- постоянное чувство слабости;
- регулярное появление отеков;
- эмоциональная нестабильность;
- длительная субфебрильная температура;
- болезненность и увеличение лимфатических узлов;
- неприятные или болевые ощущения в области сердца, живота, поясницы, репродуктивных органов и др.
Виды УЗИ
Врач УЗИ проводит диагностику наружно, с применением разного рода датчиков в зависимости от особенностей обследования и конституции пациента, и внутриполостно – вагинальное и ректальное обследование.
Какие можно сделать УЗИ в Саратове клинике "Практическая ревматология"
- Обследование беременных
- 3D УЗИ плода
- Маммография
- УЗИ мошонки и полового члена
- УЗИ суставов
- Абдоминальное УЗИ
- УЗИ органов малого таза
- УЗИ лимфатических узлов
- УЗИ щитовидной, слюнных желез
- УЗИ плевральных полостей и легких
- УЗИ забрюшинного пространства
- Допплерография (исследование сосудов)
- Фолликулометрия (мониторинг деятельности яичников)
- Эхогидротубация, или УЗГСС (проверка проходимости маточных труб)
- Трансвагинальное УЗИ (внутриполостная диагностика репродуктивных органов женщин)
- Трансректальное УЗИ, или ТРУЗИ (диагностика мужских репродуктивных органов, уретры)
- Эхокардиография (диагностика морфологического и функционального состояния сердца и его клапанного аппарата)
- УЗИ молочных желез
Диагностика
Ультразвуковая диагностика (УЗД, эхография) – один из ведущих современных методов диагностической визуализации. В основе исследования лежит возможность тканей человеческого организма по-разному отражать ультразвуковые волны. УЗ-сканер является одновременно и излучателем ультразвука, и приемником полученного сигнала. Сигнал после специальной обработки отображается на экране монитора в виде соответствующего изображения.
Подготовка к УЗИ включает несколько простых правил:
- Накануне процедуры лучше воздержаться от курения.
- Обязательно проконсультируйтесь, какие медицинские препараты можно принимать перед обследованием, а какие – нет.
- Обязательно сообщите доктору, если накануне у вас проводилось эндоскопическое исследование желудка или кишечника.
- Трансректальное УЗИ простаты требует дополнительной очистки кишечника и проводится при наполненном мочевом пузыре.
- Диагностика репродуктивных органов проводится при полном мочевом пузыре, поэтому примерно за 2-2,5 часа до УЗИ нужно выпить от одного до полутора литров жидкости.
- Примерно за 1-2 дня до проведения обследования отказаться от мучного и сладкого, бобовых, сырых овощей и фруктов, газированных и алкогольных напитков. Соблюдение диеты особенно важно перед диагностикой органов брюшной полости.
В день обследования желательно показать врачу результаты предыдущих УЗИ. Это поможет составить полную картину происходящих изменений.
Преимущества УЗИ
Метод ультразвукового обследования обладает рядом преимуществ:
- занимает мало времени;
- не требуется специальная подготовка к УЗИ;
- исследование абсолютно безопасное и безвредное;
- предоставляет подлинные данные о строении и состоянии органов;
- общедоступность: исследование проводят грудным детям, лицам преклонного возраста, пациентам в тяжелом состоянии.
Врачи
Сделать высококвалифицированное УЗИ в Медицинской многопрофильной клинике «ООО «ПРАКТИЧЕСКАЯ РЕВМАТОЛОГИЯ» в Саратове. Исследование проводится на современном оборудовании, а профессионализм врачей функциональной диагностики исключает любые ошибки. Узнать, где можно провести УЗИ в Медицинской многопрофильной клинике «ООО «ПРАКТИЧЕСКАЯ РЕВМАТОЛОГИЯ» в Саратове, особенности проведения и подготовки к процедуре, цену на услуги вы можете позвонив нам по телефону или написав нам по электронной почте.


